取卵後腹水難受怎麼辦?【卵巢過激症候群】解決辦法詳細解析

卵巢過度刺激症候群(Ovarian Hyperstimulation Syndrome, OHSS)是現代生殖技術中最令人關注的併發症之一。隨著人工生殖技術(如試管嬰兒、排卵誘導)日益普及,卵巢過度刺激症候群的發生率也隨之上升。本篇文章將根據最新國內外醫療文獻,完整解析卵巢過度刺激症候群的成因、風險族群、症狀分級、照護重點、治療原則與預防對策,協助您安全度過生育療程。
什麼是卵巢過激症候群 (OHSS)?為什麼會發生?
卵巢過激症候群的定義與發生原因

卵巢過度刺激症候群(OHSS)是一種由促排卵治療引起的潛在併發症,通常發生於接受試管嬰兒(IVF)或其他輔助生殖技術的女性。OHSS 的病理機制涉及卵巢對促性腺激素(如 hCG)過度反應,導致卵巢腫大並釋放血管活性物質(如血管內皮生長因子 VEGF),進而引起血管通透性增加,導致體液滲漏到腹腔或胸腔。
哪些人是高風險族群?
- 年輕女性:通常小於 35 歲,卵巢反應較強。
- 多囊性卵巢症候群(PCOS)患者:卵巢對促性腺激素的敏感性較高。
- 既往有 OHSS 病史者:曾經發生過 OHSS 的女性再次接受治療時風險增加。
- 接受高劑量促性腺激素治療者:促排卵藥物劑量過高可能導致卵巢過度反應。
卵巢過度刺激症候群的常見發生時機
.取卵後2~7天內
多數OHSS症狀會在取卵手術後2至7天出現,此時體內因排卵針或破卵針(特別是含有hCG成分)刺激,卵巢分泌大量血管內皮生長因子(VEGF),導致血管通透性增加,液體滲出血管外,形成腹水、胸水等症狀。
.排卵(或胚胎植入)後7~10天
根據臨床護理指導及大型生殖中心資料,OHSS多於排卵或胚胎植入後7至10天發生,這段時間內若有懷孕,因體內hCG濃度進一步上升,症狀可能加劇。
.施破卵針後
施打破卵針後4~7天內:與施打hCG破卵針直接相關,症狀通常較輕。
施打破卵針後至少9天:主要與胚胎著床後體內自發性hCG分泌有關,症狀較重且持續時間較長。
卵巢過激症候群(OHSS)的症狀有哪些?
輕度、中度、重度症狀分級表
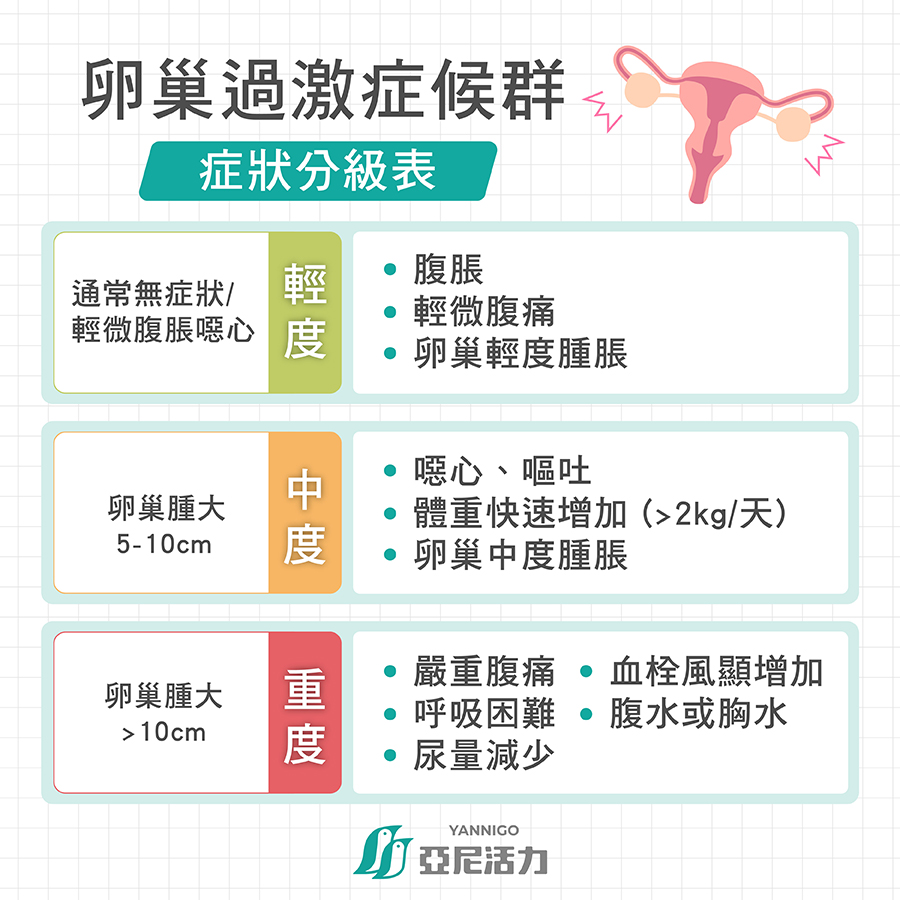
|
分級 |
症狀 |
|
卵巢過激輕度 |
腹脹、輕微腹痛、卵巢輕度腫大 |
|
卵巢過激中度 |
噁心、嘔吐、體重快速增加(>2 公斤/天)、卵巢中度腫大 |
|
卵巢過激重度 |
嚴重腹痛、呼吸困難、尿量減少、血栓風險增加、腹水或胸水 |
|
卵巢過激危重 |
器官功能衰(如腎衰竭)、血液濃縮、嚴重胸水或腹水、生命危險 |
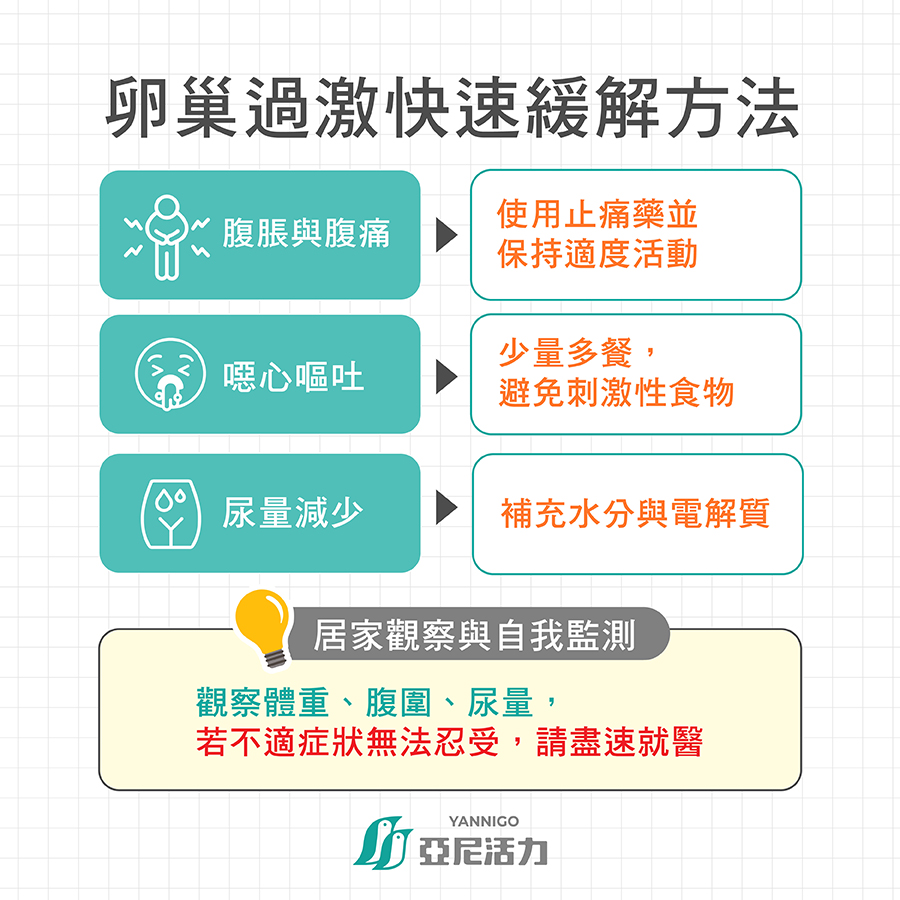
卵巢過激症候群 (OHSS)快速緩解方法
常見不適症狀與緩解方法
- 腹脹與腹痛:使用止痛藥並保持適度活動。
- 噁心嘔吐:少量多餐,避免刺激性食物。
- 尿量減少:補充水分與電解質。
居家觀察與自我監測(體重、腹圍、尿量)
- 每天量體重,若體重突然增加1.5公斤以上,並伴隨其他不適症狀,應盡速就醫
- 觀察腹圍變化,腹圍增加可能表示腹水增加
- 監測小便的頻率及尿量,若尿量減少是警訊
飲食建議與營養補充
- 每天攝取的口服液應維持大於1000 mL/天,可提供電解質補充的飲料為佳
- 均衡飲食,避免刺激性食物
活動與休息的注意事項
- 避免費力的身體活動(可能造成卵巢扭轉或破裂出血)
- 維持適當輕量運動,避免久臥在床(減少血栓發生的危險性)
- 保持充分休息,但不需完全臥床不起
醫療處置:卵巢過激症候群 (OHSS)的就醫時機
以下情況應立即就醫:
- 嚴重腹痛或持續性腹脹
- 呼吸困難或胸痛
- 尿量明顯減少
- 突發性體重增加(超過 2 公斤/天)
門診處置方式
- 止痛藥、止吐藥的使用
- 可能進行抽血檢查、超音波檢查評估腹水情況

住院治療方式
- 適用於重度以上OHSS患者
- 密切監測生命徵象、電解質平衡及腎功能
- 靜脈輸液治療
- 必要時可能需要抽取腹水
取卵後下一關是植入?植入後完全指南:注意事項、教妳增加胚胎著床率!
預防勝於治療:如何降低卵巢過激症候群 (OHSS)風險?
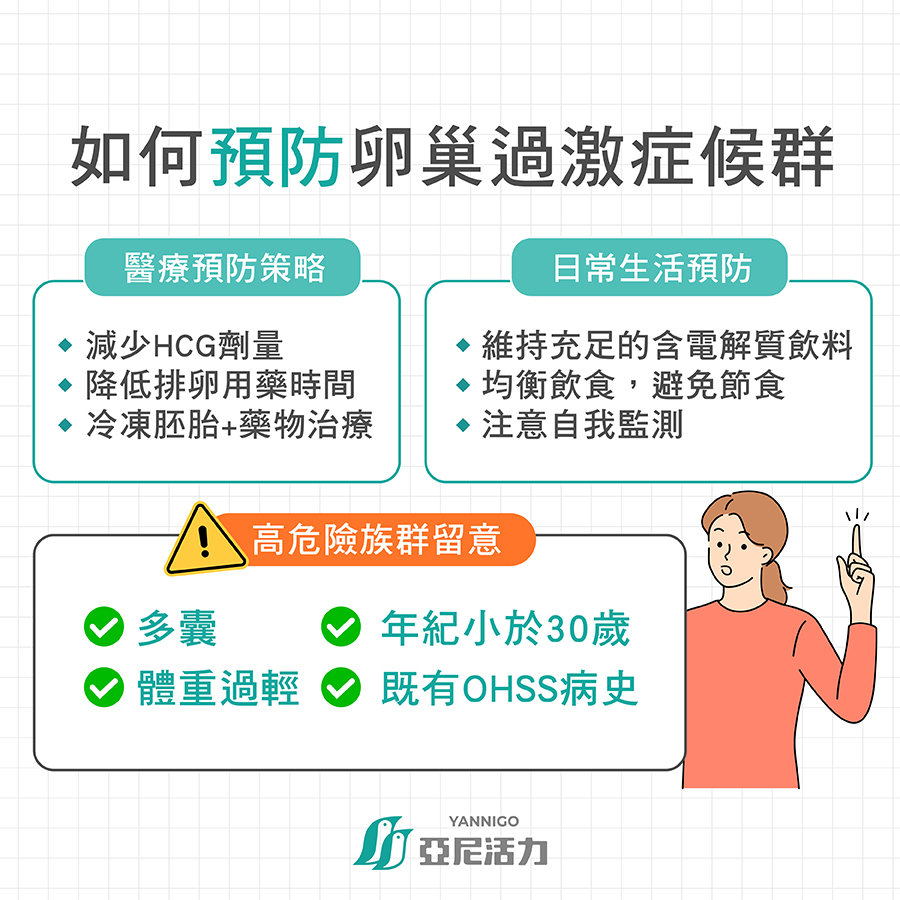
醫療預防策略
- 使用低劑量促性腺激素:減少卵巢過度反應的可能性。
- 採用 GnRH 拮抗劑方案:減少卵巢刺激的強度。
- 冷凍胚胎移植(FET):避免新鮮胚胎移植引發的激素波動。
- 使用 GnRH 激動劑觸發排卵:替代 hCG,降低 OHSS 的發生率。
日常生活與飲食預防重點
- 維持充足的液體攝取,尤其是含電解質的飲料
- 均衡飲食,避免過度節食導致BMI過低
- 注意自我監測,早期發現症狀
高危險族群的特別注意事項
- 多囊性卵巢症候群患者需要特別小心
- 體重過輕者需謹慎監測
- 年輕患者(<30歲)對藥物反應較強
- 曾經有OHSS病史的患者需特別注意
卵巢過激症候群 (OHSS)常見問題解答
問題1:卵巢過度刺激通常多久會好?
卵巢過度刺激症候群的恢復時間因嚴重程度而異。輕度的OHSS通常在幾天內會自行消退。中度到重度的OHSS可能需要1-2週的時間恢復,若伴隨懷孕,症狀可能持續更久。關鍵在於及時發現症狀並接受適當治療,以縮短恢復時間。
問題2:卵巢過度刺激可以申請保險理賠嗎?
卵巢過度刺激症候群(OHSS)是否能申請保險理賠,需依據實際保單條款與理賠實務判例而定。根據台灣近年保險理賠爭議案例與醫療險條款,重點整理如下:
-
多數醫療險保單將「不孕症、人工受孕或非以治療為目的之避孕及絕育手術」列為除外責任,因此若因試管嬰兒(IVF)、排卵誘導等人工生殖治療引發OHSS而住院,多數保險公司會以「屬於除外責任」為由拒絕理賠。
-
近期評議案例有不同見解
依據2025年最新評議中心決定書(113年評字第2749號),部分案例認定因OHSS住院治療,若屬於嚴重身體病變,且治療內容與一般住院相符,則有機會獲得醫療險理賠。這顯示隨著醫學觀念與保險實務調整,理賠標準有逐步放寬的趨勢,但仍需依個案審查。 -
理賠爭議重點
主要爭議在於OHSS是否屬「不孕症治療併發症」而被排除,或屬「疾病住院」可理賠。若保單條款未明確排除,或治療內容已超出單純生殖輔助範疇,則有申請理賠的空間。
卵巢過度刺激症候群是人工生殖療程中常見的併發症,雖然多數情況下為輕度且會自行緩解,但也有少數情況可能發展為中度或重度。如果出現相關症狀,特別是體重快速增加、嚴重腹脹或呼吸困難等,應立即就醫,以獲得及時適當的治療。
以上來源文獻參考處
- Di Guardo, F., Della Corte, L., Vilos, G. A., Caruso, S., Imbesi, G., Pinelli, S., Arancio, A., Garzon, S., & La Rosa, V. L. (2023). Interventions to prevent or reduce the incidence and severity of ovarian hyperstimulation syndrome in IVF patients: a systematic review of systematic reviews with meta-analysis. Journal of Ovarian Research, 16(1), 142.
- Della Corte, L., Barra, F., Foreste, V., Pocate-Cheriet, K., Musicoloni, G., Pontis, A., & Ferrero, S. (2023). Beyond the Umbrella: A Systematic Review of the Interventions for the Prevention and Reduction of Ovarian Hyperstimulation Syndrome Not Included in Systematic Reviews with Meta-Analysis. Journal of Clinical Medicine, 12(17), 5722.
- Royal College of Obstetricians and Gynaecologists. (2016). The Management of Ovarian Hyperstimulation Syndrome. Green-top Guideline No. 5.
- Soares, S. R., Gómez, R., Simón, C., García-Velasco, J. A., & Pellicer, A. (2010). Targeting the vascular endothelial growth factor system to prevent ovarian hyperstimulation syndrome. Human Reproduction Update, 16(2), 121-130.
- Kumar, P., Sait, S. F., Sharma, A., & Kumar, M. (2011). Ovarian hyperstimulation syndrome. Journal of Human Reproductive Sciences, 4(2), 70-75.
- Practice Committee of the American Society for Reproductive Medicine. (2023). Prevention of moderate and severe ovarian hyperstimulation syndrome: a guideline. Fertility and Sterility, 119(1), 36-47.
- Nastri, C. O., Teixeira, D. M., Moroni, R. M., Leitão, V. M., & Martins, W. P. (2015). Ovarian hyperstimulation syndrome: pathophysiology, staging, prediction and prevention. Ultrasound in Obstetrics & Gynecology, 45(4), 377-393.
- Papanikolaou, E. G., Pozzobon, C., Kolibianakis, E. M., Camus, M., Tournaye, H., Fatemi, H. M., Van Steirteghem, A., & Devroey, P. (2006). Incidence and prediction of ovarian hyperstimulation syndrome in women undergoing gonadotropin-releasing hormone antagonist in vitro fertilization cycles. Fertility and Sterility, 85(1), 112-120.
- Pilling, M. (2023). Management of Ovarian Hyperstimulation Syndrome (OHSS). Norfolk and Norwich University Hospitals NHS Foundation Trust Guideline G26/758.
- Lee, T. H., Liu, C. H., Huang, C. C., Wu, Y. L., Shih, Y. T., Ho, H. N., Yang, Y. S., & Lee, M. S. (2008). Serum anti-Müllerian hormone and estradiol levels as predictors of ovarian hyperstimulation syndrome in assisted reproduction technology cycles. Human Reproduction, 23(1), 160-167.
- Humaidan, P., Nelson, S. M., Devroey, P., Coddington, C. C., Schwartz, L. B., Gordon, K., Frattarelli, J. L., Tarlatzis, B. C., Fatemi, H. M., Lutjen, P., & Stegmann, B. J. (2016). Ovarian hyperstimulation syndrome: review and new classification criteria for reporting in clinical trials. Human Reproduction, 31(9), 1997-2004.
- Nelson, S. M. (2013). Venous thrombosis during assisted reproduction: novel risk reduction strategies. Thrombosis Research, 131, S1-S3.
立即享優惠









.jpg)